FUENTE: EFE Salud
Las preguntas superan todavía a las respuestas en el desarrollo de esta terapia que utiliza plasma de convaleciente de covid para contribuir a la curación de otros pacientes.
Así lo considera la hematóloga Cristina Arbona, directora del Centro de Transfusiones de Valencia, durante la V Jornada divulgativa #Hematoavanza que organizó la Sociedad Española de Hematología y Hemoterapia (SEHH) y que en esta ocasión ha estado dedicada al impacto de la covid en las enfermedades hematológicas.
Plasma de convaleciente: resultados no concluyentes
El plasma es uno de los componentes de la sangre y, en el caso de personas convalecientes, está formado por anticuerpos generados tras luchar contra agentes infecciosos como virus o bacterias.
Desde hace más de un siglo, el plasma de personas recuperadas de determinadas enfermedades infecciosas se utiliza como inmunización pasiva, es decir, como un refuerzo al sistema inmunitario hasta que este genere su propia respuesta defensiva contra el microorganismo agresor.
A principios de siglo XX ya se utilizó contra el tétano y la difteria y, en este siglo, ha sido parte de los tratamientos contra los coronavirus respiratorios anteriores al SARS-CoV-2 (MERS y SARS-1), además de emplearse también con resultados desiguales contra el virus del ébola, de fiebres hemorrágicas.
Con el tsunami que produjo la llegada del nuevo coronavirus y la enfermedad que provoca, la covid-19, inédita y desigual en los pacientes, se diseñaron estudios durante la primera ola de la pandemia para ver el efecto del plasma en las casos más graves.
Según Cristina Arbona, lo que se esperaba del plasma de convaleciente de covid era que podría ayudar “disminuyendo la carga viral, el efecto de la inflamación, la necesidad de soporte ventilatorio, y mejorando la neumonía y, por tanto, mejorando la supervivencia”.
Sin embargo, los resultados en los ensayos clínicos puestos en marcha en distintos países del mundo arrojan resultados contradictorios.
En principio, explica la hematóloga, parece que el beneficio es limitado cuando la enfermedad está evolucionada, en los casos más graves, “y parece más efectivo en enfermedad moderada” y si se aplica en una fase precoz, y también en pacientes inmunodeprimidos.
Al no existir todavía resultados concluyentes, la doctora descarta tratar con plasma fuera del marco de un ensayo clínico.
“Todavía hay respuestas que contestar en este tipo de tratamiento, sobre todo en su efectividad en pacientes con enfermedad moderada y en pacientes inmunosuprimidos”, asegura.
El mejor donante y los mejores anticuerpos
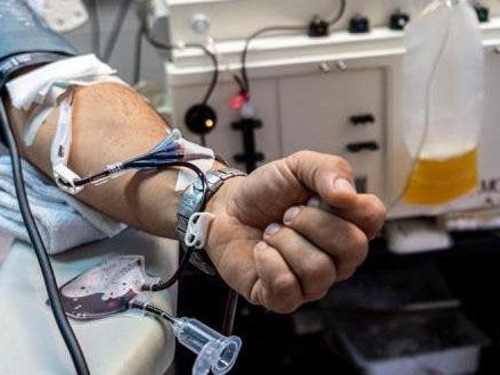
La terapia consiste en realizar una transfusión al enfermo de covid con plasma de convaleciente que contiene anticuerpos. Los más efectivos son los neutralizantes, aquellos que son capaces de frenar al virus.
Pero no todas las personas que han superado el coronavirus son candidatos a donar su plasma.
La doctora explicó que el plasma es una “terapia viva” que no solo contiene anticuerpos sino otras sustancias. “La respuesta probablemente no solo está mediada por estos anticuerpos de forma directa, sino que también pueden ejercer efectos citotóxicos, pueden tanto ayudar como a empeorar”.
Por eso, los que se descartan como donantes son las mujeres con embarazos previos y aquellas personas con antecedentes de transfusión ya que podrían presentar anticuerpos contra los neutrófilos (un tipo de glóbulo blanco) y generar una de las peores complicaciones, la lesión pulmonar aguda, asociada a la transfusión.
Tener que seleccionar los donantes en función de si presentan o no esos anticuerpos causantes de complicaciones es un proceso complejo y costoso que retrasaría la donación, por lo que quedan descartados desde el principio esos dos perfiles en los ensayos clínicos.
Pero, además, para participar es necesario que el candidato convaleciente presente una prueba diagnóstica PCR confirmando que es negativo en coronavirus tras 14 días de aislamiento o a los 28 días de la recuperación sin prueba, además de presentar un test serológico que demuestre que ha desarrollado anticuerpos positivos IgG frente al SARS-CoV-2, entre otros requisitos comunes a las donaciones de sangre.
Los escollos del camino
Pero no todo depende del plasma del convaleciente, también hay factores del propio enfermo que pueden influir de forma negativa o positiva en la administración de esta terapia experimental.
Los ensayos clínicos abiertos en plena pandemia no han tenido un camino fácil “más allá de las barreras administrativas y logísticas” ya que “el tiempo ha sido un factor crítico”, algunos se quedaron sin pacientes tras la primera ola, otros han interferido con otros estudios, apunta la directora del Centro de Transfusiones de Valencia.
Lo que sí está claro es que la transfusión de plasma es segura, sin más reacciones adversas que las de una donación de plasma por otros motivos.
Por el momento, en España casi todas las comunidades autónomas tienen algún estudio en marcha relacionado con el plasma de convaleciente de covid y entre ellos destaca el estudio multicéntrico Con-Plas19 que coordina el Hospital Puerta de Hierro de Madrid.
El ensayo se detuvo en julio, debido a la caída en el reclutamiento relacionado con el control de la pandemia y una vez alcanzado el número de pacientes previsto para poder realizar un primer análisis intermedio.
En la primera fase se llegó a incluir 81 pacientes, a los que se les asignó al azar a recibir o no el tratamiento con plasma. La tasa de supervivencia global fue del 100% en el grupo de pacientes tratados con plasma frente al 90,7% para el grupo control.
Coronavirus y pacientes hematológicos
El presidente de la Sociedad Española de Hematología y Hemoterapia, Ramón García Sanz, lamentó en la Jornada #Hematoavanza la “falta de información” que ha habido en una pandemia con una gran capacidad de expansión y que ha impactado en los pacientes hematológicos.
García Sanz explicó la iniciativa de la SEHH de poner en marcha una estrategia para evitar contagios con rutas asistenciales y protocolos específicos para estos pacientes en el Hospital Universitario de Salamanca.
Además, se ha reducido notablemente la actividad asistencial en este tipo de trasplantes y en las terapias CAR-T, según José Luis Piñana, coordinador del Grupo Español de Trasplante Hematopoyético (GETH) y hematólogo del Hospital Clínico Universitario de Valencia.









 Farmacias abiertas y de urgencia más cercanas
Farmacias abiertas y de urgencia más cercanas