Las heparinas son una mezcla heterogénea de cadenas de polisacáridos sulfatados (secuencias de glucosamina y ácido glucurónico) de longitud variable que deben administrarse por vía subcutánea y en casos de urgencia, por vía intravenosa. En ningún caso es posible la administración oral ya que las enzimas digestivas inactivan las heparinas.
Podemos diferenciar entre heparinas convencionales o no fraccionadas (HNF), obtenidas o bien del pulmón de bovino o bien de la mucosa intestinal de cerdo, y heparinas de bajo peso molecular (HBPM) que se sintetizan mediante la fragmentación de cadenas de polisacáridos de HNF. Estas HBPM pueden tener una alta variabilidad en su procesamiento (origen de materia prima y método de fraccionamiento), esto determina que, aunque sean terapéuticamente equivalentes, no son intercambiables. Las heparinas suelen formularse para su administración en forma de sales: sódicas, de administración exclusiva subcutánea, y cálcicas, para administración intravenosa.
Su mecanismo de acción es la activación de la antitrombina III (AT III), dando lugar así a su efecto anticoagulante. La heparina tiene una secuencia específica de 5 monosacáridos en su estructura que al unirse a la AT III, produce un cambio estructural y la activa. Una vez activada, la AT III inactiva los factores de coagulación Xa. En cambio, para la inactivación de la trombina (factor IIa), es necesario que se produzca un cambio estructural en AT III y adicionalmente, la formación del complejo trombina-antitrombina-heparina. Para que se forme esta estructura, es necesario que la heparina tenga mínimo 18 monosacáridos con una secuencia específica en su estructura.
Debido a que hay una diferencia de longitud entre las cadenas de HNF y las HBPM, también se da una diferencia en su mecanismo de acción. Estas primeras suelen estar compuestas por cadenas de más de 18 monosacáridos, inactivando así tanto el factor Xa como la trombina. Por otro lado, las HBPM son más cortas y solamente pueden llegar a inactivar el factor Xa.
En el caso de las HBPM la reducción de sus cadenas les confiere ciertas ventajas, además de presentar una menor influencia en la inactivación de la trombina. Estas son:
- Mejor biodisponibilidad subcutánea.
- Permite la administración por vía subcutánea frente a la necesidad de inyectarse vía intravenosa cuando se emplea la HNF.
- Presentan mayor vida media y consecuentemente, se dispone de un mayor intervalo entre dosis.
- Menor riesgo de trombocitopenia y osteoporosis.
- Monitorización menos intensiva, permitiendo administrarse entre 1 y 2 veces diarias sin la necesidad de ajustar la dosis con parámetros de coagulación (a diferencia de los anticoagulantes orales).
Indicación y situaciones especiales
La trombosis venosa profunda (TVP) es una patología potencialmente grave que forma coágulos de sangre o trombo en una vena profunda. Tras la formación del coágulo o trombo, esta puede desprenderse y pasar al torrente sanguíneo (embolo) y finalmente taponar una vena de menor calibre bloqueando parcial o totalmente la circulación.
Las heparinas están indicadas como tratamiento y profilaxis de la enfermedad tromboembólica venos como trombosis venos profunda (TVP) y embolia pulmonar (EP). También para el tratamiento y prevención del tromboembolismo arterial periférico, tratamiento de agina inestable, infarto agudo de miocardio y tratamiento inicial de la trombosis en la coagulación intravascular diseminada. Asimismo, para la prevención de trombosis en el circuito extracorpóreo durante la cirugía cardiaca y vascular y hemodiálisis.
Además, se debe tener especial precaución en:
1. Embarazo.
Las mujeres embarazadas presentan cinco veces más riesgo de desarrollar la TEV en edad similar. De hecho, entre los años 2001 y 2003 en España se registraron 1.665 casos en mujeres embarazadas o tras el parto.
Debido a este riesgo, algunas mujeres son pautadas con HBPM como son la dalteparina, la enoxaparina y la tinzaparina. Estos fármacos no son teratógenos y pueden utilizarse durante el embazo y en ciertas ocasiones, lactancia tal y como indica la siguiente tabla:
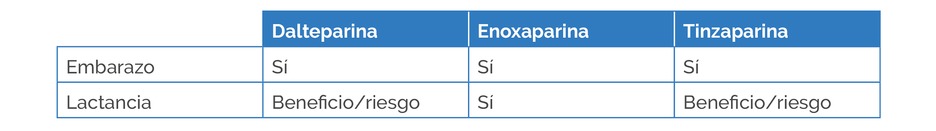
Debido al elevado peso molecular tanto de la HNF y de las HBPM hace muy improbable su paso a leche materna significativa. Por lo que, numerosas sociedades médicas, expertos y consensos consideran que las heparinas son de uso seguro e incluso está incluidas en el listado de medicamentos esenciales de la OMS compatibles con la lactancia. A pesar de ello, las fichas técnicas tanto de la dalteparina como de la tinzaparina señalan que se debe valorar el beneficio-riesgo que presente la leche materna y el tratamiento de la mujer.
2.1 Pacientes con cáncer
Una de cada 10 a 20 personas con cáncer desarrolla TVP o una EP y una de cada cinco casos de TVP o EP sufre un cáncer activo. Esto tiene lugar debido al propio comportamiento del cáncer, ya que las células cancerosas liberan sustancias con capacidad para producir hipercoagulabilidad y seguidamente a que el crecimiento del tumor puede llegar a obstruir los vasos sanguíneos colindantes. Sumado a lo anterior, otros factores que influyen a estos pacientes y favorecen el exceso de coagulación como:
- Ciertos tipos de tratamientos de quimioterapia y radioterapia, ya que al introducir estos tratamiento se precisa una hiperhidratación para evitar la irritación de los vasos sanguíneos.
- Reposo continuado
- Cirugías
- Catéteres
- El cáncer empeora con la evolución del ETV.
Generalmente se administran HBPM (tinzaparina o dalteparina), sin embargo, los anticoagulantes orales (ACOD) son una alternativa para tratar el TEV, así como profilaxis primaria en pacientes de alto riesgo.
3. Insuficiencia renal y obesidad
Para aquellos pacientes con insuficiencia renal, estos presentan mayor riesgo de acumulación del fármaco ya que las HBPM presentan una elevada excreción renal por lo que se deberá ajustar la dosis en función del aclaramiento de creatinina.
Respecto a los pacientes con obesidad, la dosificación puede resultar complicada debido a que las HBPM se distribuyen mal en tejido graso. Sin embargo, no existen guías donde se recojan las recomendaciones definitivas para pacientes extremadamente obesos por lo que la dosis se ajustará al peso.
Técnica para la administración de las heparinas
Para una correcta administración del fármaco, es imprescindible desinfectar la zona y lavarse las manos. Preferible, la persona debe colocarse en decúbito supino (tumbado boca arriba) para poder administrar el fármaco en el abdomen a una distancia mínima de 5 cm e intercambiarlo en cada inyección. Una vez en posición, realizar un pliegue con el dedo índice y el pulgar desde la administración de la heparina hasta aproximadamente entre 10 segundos más tarde. Por lo tanto, el proceso tardará alrededor de 30 segundo y reducirá el riesgo de que se produzca una inyección intramuscular accidentalmente. La inyección debe ser subcutánea profunda en la pared abdominal e introducirse verticalmente (a 90º) en toda su longitud. Para asegurar la adherencia al tratamiento, administrar siempre a la misma hora.
Recomendaciones adicionales:
- Alternar la administración del fármaco en el lado derecho e izquierdo del abdomen ya que cada inyección debe estar separa unos 2,5cm entre sí y no se debe inyectar en una zona enrojecida ni próximo a un lunar/cicatriz.
- No se debe purgar la jeringa ya que estas están precargadas y de esta forma evita la pérdida del fármaco.
- Evita la formación de hematomas sin frotar en el sitio de inyección después de la administración. En cambio, se puede presionar firmemente con la palma de la mano.
- Con el fin de reducir el dolor en la zona de inyección, se puede aplicar frío local al menos 2 minutos antes y después de la administración.
- En situaciones como el embarazo, puede provocar rechazo la administración en el abdomen por lo que se puede emplear en sitios alternativos como los brazos o las piernas.

Fuente:
Casmitjana i Cucurella N. Anticoagulantes inyectables. Heparinas. Vol. 15. Núm. 5. páginas 74-83 (mayo 2001). Disponible en: https://www.elsevier.es/es-revista-farmacia-profesional-3-articulo-anticoagulantes-inyectables-heparinas-13013454









 Farmacias abiertas y de urgencia más cercanas
Farmacias abiertas y de urgencia más cercanas